Tag: 青光眼
暴饮600毫升水会成青光眼?专家提醒:控制一次性饮水量
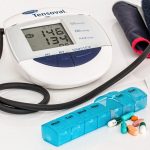
我们习惯在运动后和餐饮时喝水或饮料,但眼科专家提醒,应控制饮水量,防止突然暴饮。
据中国新闻网报道,近日,今年56岁的张先生,外出春游爬山,下山后因口渴一次性喝了600毫升的水,当下突感眼部剧烈疼痛、发胀,且伴有恶心呕吐,张先生在家人的陪同下来到南京市中医院眼科就诊,经过眼底及视神经等相关检查,确诊为青光眼。
南京市中医院眼科副主任医师章青介绍,青光眼是由于各种原因导致眼内压力过高,压迫视神经,并造成视神经损伤的一种疾病,多见于老年人。青光眼有急性、慢性之分。慢性青光眼多数无明显症状。急性青光眼症状明显,主要表现为眼压升高和视野缺损,具体症状有眼痛、眼胀、头痛、恶心呕吐和视力下降等。
青光眼晚期多有“管状”视野,即视野损伤到一定的程度,眼睛只能够看到正前方很狭小的一个空间范围。
一次性饮水过多,会造成血液稀释,血浆渗透压降低,导致眼压升高,诱发青光眼。此外情绪激动、输液量过多、使用阿托品等药物都会诱发青光眼。
在明确诊断后,章青决定为张先生进行相关治疗,经过一段时间的治疗后,张先生的眼压控制在正常范围,眼部不适症状明显改善,未有恶心呕吐,目前张先生已康复出院。
章青建议,要控制饮水量,避免短时间内大量饮水,一次饮水量以不超过500毫升为宜。此外,尽量不要待在暗室中,避免长时间关灯看手机,避免用眼疲劳,保持充足的光线。(图片来源pixabay)
胸部突感不适?用这个可以测出是不是心脏病
图片来源:Pixabay
作者:北京胸科医院心脏中心主任 张健
日常生活中,当你突然感觉胸部不适,出现胸闷、憋气、压迫感、紧缩感等症状,如何能知道是否与心脏病相关?有一个小的试验可以帮上忙,医学上称作“硝酸甘油试验”。
发觉胸部不适时,可含用1~3片0.5毫克的硝酸甘油,观察5分钟,看胸部或胸部以外不适是否有所减轻,由此可以判断是否出现了心肌缺血问题。要强调的是,一定要舌下含服,不可吞服。如果含用第一片硝酸甘油后,症状没有减轻、缓解或消失,可在5分钟后含用第二片,再观察5分钟,假如这片硝酸甘油起效,也证明胸痛症状与心脏病有关。否则,还可以用同样方法含服第三片,验证是否为心脏问题所致。如果三片硝酸甘油均未起效,可初步认定为心源性胸痛的概率很低,建议到医院排查其他原因。
需要提醒的是,该方法不是所有人都适用,过敏体质者不可应用硝酸甘油;患有青光眼的人不建议使用硝酸甘油;血压过低的患者(血压低于90/60 毫米汞柱),尤其是年轻女性,建议谨慎使用。因为硝酸甘油有扩张血管的作用,敏感患者会出现明显的血压下降,降幅可达20~30毫米汞柱,易引发低血压风险。此外,服用硝酸甘油时最好坐下,以免因血压下降,造成跌倒意外。
来源:生命时报
青光眼是潜在睡眠窒息症高危族
▲ 因眼科仪器进步,近年能较早发病眼疾。图为OCT扫描仪。
撰文:陈旭英 设计:杨存孝
青光眼, 这个视力杀手来去无踪, 悄悄出现侵害视力,到发现时视力已严重受损。有眼科医生发现,一些眼压正常的青光眼患者,可能本身潜藏其他疾病,其中一种有很大关连的,是睡眠窒息症。
图上左:正常视野 | 图上右:早期青光眼视野
图下左:严重青光眼视野 | 图下右:中期青光眼视野
五十四岁的王女士,是这样发现病情的:“我察觉经常碰撞物件,有时在超级市场转身时碰到人,有时在家中转身时屁股碰到柜、桌子,我好生奇怪,莫非视力有问题?于是我到香港养和医院约见眼科医生,经检查后发现我视野收窄,致看不到两旁景物。而导致我视野收窄的原因,是青光眼。” 王女士说。
一般患青光眼人士,眼压比正常高,视神经长期受高眼压压迫因而受损,但眼科医生当时为王女士量度的眼压,只有13-14mmHg,比正常的21mmHg还要低,医生十分奇怪,于是追查她有没有以下特殊征状。
“医生问我睡眠质素好吗?有没有渴睡的情况?我细想,我睡眠质素的确麻麻,经常感到睡不足够,白天很疲累,精神欠佳,乘搭公共交通时,一上车便睡着直至下车,有时在办公室亦会突然睡着,被上司看到,自己也感不好意思……” 王女士说。
眼科医生怀疑她有睡眠窒息症,建议她见呼吸系统科医生,接受睡眠测试。结果在测试后,确认有睡眠窒息症。
正常/低压性青光眼
香港养和医院眼科专科医生许少萍医生说,过去研究发现睡眠窒息症与部分眼疾有关系,包括青光眼。
青光眼是全球永久性致盲的主要眼疾,估计每一百位四十岁以上的成人,便有一至两人患有青光眼。青光眼的成因,是眼球内应该不停流通的前房水受到阻塞,令眼内的液体压力升高,因而压坏视觉神经,令视野收窄,视力转差,最后失明。
过去理解,患青光眼的病人,眼压比正常高,然而十多廿年前发现,眼压正常及眼压比正常低的,都有可能患青光眼。青光眼患者中,有一种是正常/低压性青光眼(Normal/Low tension glaucoma)。在近十多廿年的临床经验中,日本、香港和亚洲地区的眼科医生,都遇到越来越多这类的青光眼病例。
“这类病人的眼内压虽常处于一般的正常水平,但他们的视觉神经及视网膜神经纤维却出现和青光眼一样的病变,视力及视野不断衰退,眼科医生又找不到其他明显病因,为何会这样呢?” 许医生
说。其后有研究发现正常/低压性青光眼与心脏病、睡眠窒息症、偏头痛等有关。亦发现雷诺氏综合症患者,有较大青光眼风险。虽然目前未能完全了解它们的关系,但许少萍医生说,“眼压高会影响视网膜的神经线,但正常/低压性青光眼人士,好像无法抵受正常水平的眼压,相信可能是各种病症导致患者的神经线较脆弱,较易受损有关。”
风险高与睡姿有关
睡眠窒息症正是其中一种可能令视神经变差的原因。许医生解释,睡眠窒息症分为阻塞性、中央性及综合两者的复合性。昔日以为是肥胖、颈短人士才有此问题,近二十年有睡眠测试后,发现瘦人也会患睡眠窒息症,患者不一定肥胖,亦不一定颈短,甚至儿童也可以有睡眠窒息症。
“昔日以为睡眠窒息症并不常见,患者不多,现时发现个案着实不少,不同研究显示香港可能约有百分之二至十的人口患睡眠窒息症。年纪越大风险越高,中年人士中约有百分之四人患者;六十岁以上人士,约有百分之十患者。因为年纪越大,喉咙内部组织越松弛,患睡眠窒息症风险越高。” 许医生说。
阻塞性睡眠窒息症患者在睡眠时,很多时会侧睡,以保持气道较为畅通。而太过侧睡,也可以是增加患青光眼风险的原因。
许少萍医生说,数年前新加坡研究发现青光眼患者中,如睡眠时侧向一边,该边眼睛视力会较差,故相信与睡眠时,靠向枕头被压住的一边眼球,眼睛受压,令眼压上升,又或令血液流通较差有关。
睡眠窒息症的影响
因此许医生近年在问症时,会询问病人睡姿,例如有没有俯睡,有没有睡眠窒息症病征。如有,会建议他们咨询呼吸科或耳鼻喉科医生,并接受睡眠测试,结果这些病人大部分都发现患有睡眠窒息症。
睡眠窒息症人士喜欢侧睡和俯睡,眼球长期被压,因而影响眼压和眼球的血液循环,令神经线有机会受损。另一个原因是,睡眠窒息症患者睡眠时因呼吸道阻塞引致肾上腺素上升,因而血压较高;长期血压高人士,血管健康亦受影响。许医生相信,低压性青光眼患者,可能本身的血管、神经线已经较弱,故无法承受一般正常的眼压。而所谓正常眼压,只是一个统计下的平均数值,并不适用于所有青光眼患者。
“所谓正常的眼内压,其实是以科学统计大量人口来检定,『正常』只是统计上的标准,并非绝对性的标准。概观正常及低压性青光眼的病理现象,似乎每个人的视神经能承受的压力都不同,少数人会因种种复杂和不明的因素,即使『正常』的眼内压也受不了,视神经慢慢出现了变化。相反,也有些人的眼内压偏高一点,很久也没有出现问题。” 许医生说。
治标治本防恶化
近年的医学研究,让眼科医生了解到除了眼内压这个风险因素外,还有其他风险因素,例如青光眼家族史、深近视眼、高血压或心血管疾病、偏头痛、睡眠窒息症等,都会增加 “青光眼性视神经病变” 风险。
“看来,这眼疾可能和身体的『微循环』(micro -circulation)的调节机能有关。而青光眼近年的研究都着重于视觉神经『细胞凋亡』(apoptosis)的生理机制上,希望能在不久的将来对青光眼治疗有新突破。” 许医生说。
由于视野收窄而发现青光眼,在许医生建议见呼吸系统科医生追查下,王女士最终发现自己患有睡眠窒息症,并听从医生建议在睡眠时佩戴正压呼吸机,改善睡眠窒息情况。
“我做睡眠测试时,发现每分钟窒息二十次,属中等至严重程度。我戴了呼吸机后,睡眠时身体不再缺氧,白天精神状况大大改善,不再渴睡,不会无端突然睡着。”
“青光眼方面,在用了许医生处方的降眼压药水后,眼压保持在11-12mmHg的较低水平。现时,我没有转身碰撞别人或物件了,是否视力改善?相信是吧。” 王女士说。
许少萍医生说,治疗青光眼主要用降眼压眼药水,一类加快前房水流走,另一类减少前房水分泌;另外亦有口服药物。较严重的可以做泪光或手术治疗。她强调,治疗青光眼除了要治标外,亦要治本,如发现有其他疾病因素,必须好好控制,才能防止青光眼恶化。
认识青光眼
青光眼主要因前房水流动不畅通引致眼内压上升,压力令神经线受损而造成。青光眼可分为以下种类:
1. 急性青光眼
病情来得很急,患者忽然眼睛发红,视力剧降,见灯光围着彩虹光环,有眼痛、头痛、恶心、呕吐等征状。
2. 慢性青光眼
早期没有病征,患者视力慢慢下降,视野逐渐收窄,到很后期才发现病情。
3. 非高压性青光眼
大部分青光眼患者都是眼压高所致,但这类患者眼压处于一般正常水平,但却有青光眼病征及视力逐渐减退。
青光眼亦分为原发性及继发性,原发性即没有其他因素引致,继发性是指由其他眼疾或身体毛病引发,例如过熟的白内障、虹膜炎、糖尿眼、眼球肿瘤等。
青光眼高危人士
家族有青光眼病史
深近视(九百度以上)
糖尿病
患有其他眼疾
患心或血管病人士
治疗青光眼
不同类别的青光眼有不同治疗方法,可用方法包括眼药水、口服药物、激光或手术。
UBC研发新形态眼药水 凝胶状含大麻素主治青光眼
■ 卑诗大学研究团队成功研发一种眼药水,能有效治疗青光眼。网上图片
本报综合报道
卑诗大学(UBC)研究人员已研发出一种新型态的眼药水,可望有效治疗可导致患者逐渐失明的青光眼疾病。
主领是项研究的UBC化学与生物工程学系教授耶德夫(Vikramaditya Yadav)指出,目前用作治疗青光眼的眼药水,一般都存在吸收率偏低的问题,真正被吸收的可能仅占5%,因为大部分眼药水最终会滴出眼睛以外。
他补充说,就算眼药水被眼睛吸收,也未能到达眼后位置,因而未能达至修补损害了的神经细胞,以及减低眼压的治疗目标。
可渗入角膜达眼后位置
为了解决上述问题,UBC研究团队成功研发出一种水凝胶。这种水凝胶由数以千计的纳米粒子造成,并且包含由大麻提炼的大麻帖酚酸(cannabigerolic acid,简称CBGA),这种大麻素已被证实能够缓解青光眼征状。不过,由于CBGA难以在水中溶解,所以一直无法用以制成眼药水。UBC研究团队利用猪的眼角膜进行实验,发现研制的水凝胶眼药水,能够有效及迅速地被吸收,并且能够到达眼后位置。
耶德夫表示,青光眼患者在睡觉前使用水凝胶眼药水,药水在眼球表面形成一片晶状体,然后慢慢地溶解及渗入角膜。而晶状体在翌日早上便会完全溶解。
上述UBC研究,获得药物研发公司InMed Pharmaceuticals Inc.的资助。
青光眼是终身疾病 治疗需打持久战
■ 青光眼是全球第二位的致盲眼病,仅次于白内障,是全球第一位不可逆致盲眼病。网上图片
青光眼是全球第二位的致盲眼病,仅次于白内障,是全球第一位不可逆致盲眼病,意味着失去的视力无法重新获得。部分病人即使采取了治疗措施,也不一定都能满意地控制眼压,或者眼压虽然已得到控制,但视神经病变仍在进展;少数病人可能会有副作用和并发症。如果不进行长期的定期随访,可能在不知不觉中丧失有用的视功能。
如何坚持治疗?专家解释如下。
1.青光眼病人要保持轻松乐观、积极向上的生活态度,培养宁静稳定的心情,善于自我调节的良好心理素质。
2.应知道自己患的是何种青光眼,用何种药物治疗,并遵循医生的指导,按要求用药,如果在用药中感到不适,应立即与医生联系,不能自行改药或随便停药;即使不在家或生病,仍需坚持用药。
3.同时用两种以上的眼药,间隔时间应在10分钟以上。
4.按照医嘱定期复查,即使是已经作完手术的患者,也要复查。因为青光眼是慢性进展性疾病,每次复查都要测视力、眼压、观察眼底情况,并根据病情定期检查视野。随时调整治疗方案。
5.鼓励你的亲属去做眼部检查,因为青光眼有遗传因素,不止影响一个家庭成员,因此你的父母,兄弟姐妹,子女都要检查,以早期发现及时治疗。
6.青光眼病人最好不要戴墨镜,因为戴墨镜后可以产生类似暗室的散瞳效应,尤其患有闭角型青光眼的患者,戴墨镜久后就可能会产生眼胀、头疼、甚至眼压升高。
青光眼虽是终生性疾病,它却能通过积极的早期治疗,有效地控制疾病的发展,保持长久的有效视力。防盲治盲,人人有责,希望我们都能从自身做起,相信科学技术,提高青光眼患者的视觉品质和生活品质。
这个视力杀手来去无踪 发现时视力已严重受损
▲急性青光眼患者病发时会感到头痛或眼痛。
青光眼,这个视力杀手来去无踪,悄悄出现侵害视力,到发现时视力已严重受损。有眼科医生发现,一些眼压正常的青光眼患者,可能本身潜藏其他疾病,其中一种有很大关连的,是睡眠窒息症。
撰文:陈旭英
54岁的王女士,是这样发现病情的:“我察觉经常碰撞物件,有时在超级市场转身时碰到人,有时在家中转身时屁股碰到柜、桌子,我好生奇怪,莫非视力有问题?于是我到养和约见眼科医生,经检查后发现我视野收窄,致看不到两旁景物。而导致我视野收窄的原因,是青光眼。”王女士说。
一般患青光眼人士,眼压比正常高,视神经长期受高眼压压迫因而受损,但眼科医生当时为王女士量度的眼压,只有13-14mmHg,比正常的21mmHg还要低,医生十分奇怪,于是追查她有没有以下特殊征状。
“医生问我睡眠质素好吗?有没有渴睡的情况?我细想,我睡眠质素的确麻麻,经常感到睡不足够,白天很疲累,精神欠佳,乘搭公共交通时,一上车便睡着直至下车,有时在办公室亦会突然睡着,被上司看到,自己也感不好意思……”王女士说。
眼科医生怀疑她有睡眠窒息症,建议她见呼吸系统科医生,接受睡眠测试。结果在测试后,确认有睡眠窒息症。
正常低压性青光眼
养和医院眼科专科医生许少萍医生说,过去研究发现睡眠窒息症与部分眼疾有关系,包括青光眼。
青光眼是全球永久性致盲的主要眼疾,估计每100位40岁以上的成人,便有一至两人患有青光眼。青光眼的成因,是眼球内应该不停流通的前房水受到阻塞,令眼内的液体压力升高,因而压坏视觉神经,令视野收窄,视力转差,最后失明。
过去理解,患青光眼的病人,眼压比正常高,然而十多廿年前发现,眼压正常及眼压比正常低的,都有可能患青光眼。
青光眼患者中,有一种是正常/低压性青光眼(Normal/Low tension glaucoma)。在近十多廿年的临床经验中,日本、香港和亚洲地区的眼科医生,都遇到愈来愈多这类的青光眼病例。
▲因眼科仪器进步,近年能较早发病眼疾。图为OCT扫描仪。
“这类病人的眼内压虽常处于一般的正常水平,但他们的视觉神经及视网膜神经纤维却出现和青光眼一样的病变,视力及视野不断衰退,眼科医生又找不到其他明显病因,为何会这样呢?”许医生说。
其后有研究发现正常/低压性青光眼与心脏病、睡眠窒息症、偏头痛等有关。亦发现雷诺氏综合症患者,有较大青光眼风险。虽然目前未能完全了解它们的关系,但许少萍医生说,“眼压高会影响视网膜的神经线,但正常/低压性青光眼人士,好像无法抵受正常水平的眼压,相信可能是各种病症导致患者的神经线较脆弱,较易受损有关。”
风险高与睡姿有关
睡眠窒息症正是其中一种可能令视神经变差的原因。许医生解释,睡眠窒息症分为阻塞性、中央性及综合两者的复合性。昔日以为是肥胖、颈短人士才有此问题,近20年有睡眠测试后,发现瘦人也会患睡眠窒息症,患者不一定肥胖,亦不一定颈短,甚至儿童也可以有睡眠窒息症。
“昔日以为睡眠窒息症并不常见,患者不多,现时发现个案着实不少,不同研究显示香港可能约有2%至10%的人口患睡眠窒息症。
年纪愈大风险愈高,中年人士中约有4%人患者;60岁以上人士,约有10%患者。因为年纪愈大,喉咙内部组织愈松弛,患睡眠窒息症风险愈高。 ”许医生说。
阻塞性睡眠窒息症患者在睡眠时,很多时会侧睡,以保持气道较为畅通。而太过侧睡,也可以是增加患青光眼风险的原因。
许少萍医生说,数年前新加坡研究发现青光眼患者中,如睡眠时侧向一边,该边眼睛视力会较差,故相信与睡眠时,靠向枕头被压住的一边眼球,眼睛受压,令眼压上升,又或令血液流通较差有关。
睡眠窒息症的影响
▲怀疑有睡眠窒息症,可接受睡眠测试,确定病情。
因此许医生近年在问症时,会询问病人睡姿,例如有没有俯睡,有没有睡眠窒息症病征。如有,会建议他们咨询呼吸科或耳鼻喉科医生,并接受睡眠测试,结果这些病人大部分都发现患有睡眠窒息症。
睡眠窒息症人士喜欢侧睡和俯睡,眼球长期被压,因而影响眼压和眼球的血液循环,令神经线有机会受损。另一个原因是,睡眠窒息症患者睡眠时因呼吸道阻塞引致肾上腺素上升,因而血压较高;长期血压高人士,血管健康亦受影响。
许医生相信,低压性青光眼患者,可能本身的血管、神经线已经较弱,故无法承受一般正常的眼压。而所谓正常眼压,只是一个统计下的平均数值,并不适用于所有青光眼患者。
“所谓正常的眼内压,其实是以科学统计大量人口来检定,'正常'只是统计上的标准,并非绝对性的标准。概观正常及低压性青光眼的病理现象,似乎每个人的视神经能承受的压力都不同,少数人会因种种复杂和不明的因素,即使'正常'的眼内压也受不了,视神经慢慢出现了变化。相反,也有些人的眼内压偏高一点,很久也没有出现问题。”许医生说。
治标治本防恶化
近年的医学研究,让眼科医生了解到除了眼内压这个风险因素外,还有其他风险因素,例如青光眼家族史、深近视眼、高血压或心血管疾病、偏头痛、睡眠窒息症等,都会增加“青光眼性视神经病变”风险。
“看来,这眼疾可能和身体的'微循环'(micro -circulation)的调节机能有关。而青光眼近年的研究都着重于视觉神经'细胞凋亡'(apoptosis)的生理机制上,希望能在不久的将来对青光眼治疗有新突破。”许医生说。
由于视野收窄而发现青光眼,在许医生建议见呼吸系统科医生追查下,王女士最终发现自己患有睡眠窒息症,并听从医生建议在睡眠时佩戴正压呼吸机,改善睡眠窒息情况。
“我做睡眠测试时,发现每分钟窒息20次,属中等至严重程度。我戴了呼吸机后,睡眠时身体不再缺氧,白天精神状况大大改善,不再渴睡,不会无端突然睡着。
青光眼方面,在用了许医生处方的降眼压药水后,眼压保持在11-12mmHg的较低水平。
现时,我没有转身碰撞别人或物件了,是否视力改善?相信是吧。 ”王女士说。
许少萍医生说,治疗青光眼主要用降眼压眼药水,一类加快前房水流走,另一类减少前房水分泌;另外亦有口服药物。较严重的可以做泪光或手术治疗。
她强调,治疗青光眼除了要治标外,亦要治本,如发现有其他疾病因素,必须好好控制,才能防止青光眼恶化。
▲糖尿病患者是青光眼高危族,应定期验眼。
认识青光眼
青光眼主要因前房水流动不畅通引致眼内压上升,压力令神经线受损而造成。青光眼可分为以下种类:
急性青光眼
病情来得很急,患者忽然眼睛发红,视力剧降,见灯光围着彩虹光环,有眼痛、头痛、恶心、呕吐等征状。
慢性青光眼
早期没有病征,患者视力慢慢下降,视野逐渐收窄,到很后期才发现病情。
非高压性青光眼
大部分青光眼患者都是眼压高所致,但这类患者眼压处于一般正常水平,但却有青光眼病征及视力逐渐减退。
青光眼亦分为原发性及继发性,原发性即没有其他因素引致,继发性是指由其他眼疾或身体毛病引发,例如过熟的白内障、虹膜炎、糖尿眼、眼球肿瘤等。
青光眼高危人士
‧家族有青光眼病史
‧深近视(900度以上)
‧糖尿病
‧患有其他眼疾
‧患心或血管病人士。
治疗青光眼
不同类别的青光眼有不同治疗方法,可用方法包括眼药水、口服药物、激光或手术。